【医師監修】炎症性腸疾患(IBD)薬物治療の変遷と薬の種類。治療に関するアドバイスも
公開日: 2022年11月1日

炎症性腸疾患(IBD)である潰瘍性大腸炎とクローン病の方の人数は、増加傾向にあります。その一方で、近年の治療法は大きく変わっています。
そこで、IBDの病態研究における第一人者の一人である仲瀬裕志先生に、IBDの最新治療について伺いました。
若者や高齢者にも広がるIBD
IBDの方の人数は年々増加傾向にあり、令和元年の「厚生労働省 難治性炎症性腸管障害に関する調査研究」(鈴木班)によると、潰瘍性大腸炎は約22万人、クローン病は約7万人に達しています。
潰瘍性大腸炎とクローン病は、ともに若年で発症することが多い病気です。最近の傾向として、潰瘍性大腸炎は高齢になって発症し、重症化する方が増えていることが報告されています。一方、クローン病で増えているのが、20代の若者です。これは、食の欧米化による腸内細菌叢の乱れが一因と考えられています。
またコロナ禍による、外出自粛や人間関係の希薄化、失業などによるストレスもIBDの発症に影響を与えているかもしれません。
選択肢が広がったIBDの薬物治療
ここ20年で大きく変わったのが、IBDの薬物治療です。2000年ごろまでは薬の選択肢が少なく、ステロイドを大量に使って炎症を抑え、再び炎症が起こればまたステロイドを使用するのが主流でした。ステロイドは炎症を抑える力が強く、即効性がありますが、長期間使うと副作用や、術後の合併症が起こりやすいという問題があります。
そんな状況が変わったのは2000年以降。きっかけは、炎症の原因となる免疫異常を制御する薬の開発です。この薬の登場で、炎症を抑えて寛解な状態にする「寛解導入」と、炎症を抑えた状態を維持して再燃を防ぐ「寛解維持」が可能になりました。
現在では、免疫統御療法に栄養療法を加えた治療が中心となり、以前と比べてIBDの方のQOL(生活の質)も上がっています。
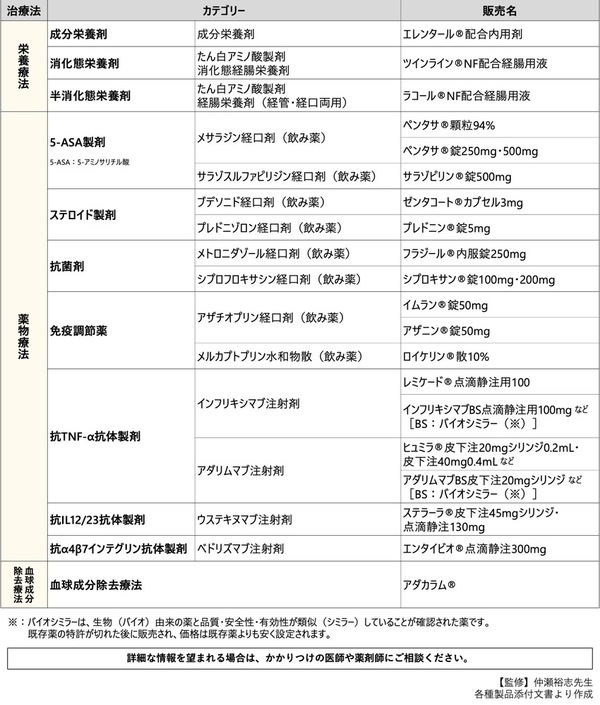
IBD治療に使われる薬とは?
IBDの治療に使う薬は、病気の種類や重症度などによって異なります。 IBD治療薬には、ステロイドや5-アミノサリチル酸(5-ASA)製剤など、炎症を抑制する薬があります。ほかには、炎症の原因となる免疫を制御する免疫調節薬、生物学的製剤(抗TNF-α抗体製剤など)、低分子化合物(JAK阻害剤など)なども使われます。
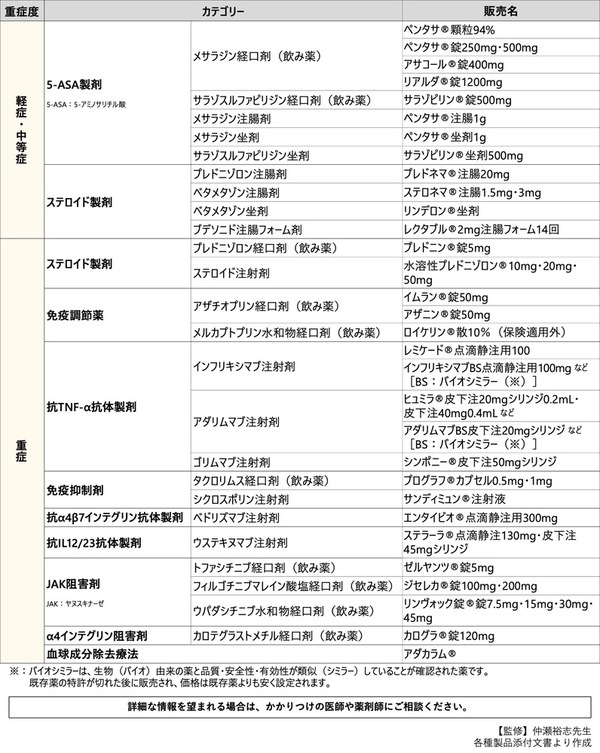
【潰瘍性大腸炎の治療】
軽症~中等症の方に第一選択薬として使われるのが、炎症を抑える5-ASA製剤。飲み薬と、肛門から直接腸に薬を届ける注腸剤と坐剤があります。この薬は、炎症が起きたときの寛解導入だけでなく、症状が落ち着いてからの寛解維持のためにも使われる薬です。ほかにも、ステロイドの注腸剤や注腸フォーム剤が、寛解導入に使われることもあります。
中等症以上で炎症が強い方や上記で改善しない方は、ステロイドの飲み薬が使われます(※)。それでも効果がみられないときは、ステロイド大量静注療法を行うか(※)、免疫調節薬や生物学的製剤、低分子化合物などの免疫を制御する薬による治療が行われます。
重症の方に行うのが、ステロイドの大量静脈注射療法です(※)。改善がみられない場合は、免疫を制御する薬による治療が行われます。
薬物療法以外に行われるのが、血球成分除去療法。血液から炎症の原因となる白血球を取り除いて体に戻す治療です。
※潰瘍性大腸炎のタイプが直腸型の場合、ステロイドの飲み薬や大量静脈療法は慎重に行われます。
潰瘍性大腸炎治療に使われる主な薬
【クローン病の治療】
クローン病の方には、栄養療法を行います。最初に腸を休ませながら、口や鼻にチューブを入れたり、静脈にカテーテルを留置したりして栄養をとる治療です。
軽症~中等症の方には、ステロイドや5-ASA製剤の飲み薬を使用します。
中等症や重症の方に使う薬は、ステロイドの飲み薬やメトロニダゾールなどの抗菌薬(保険適用外)です。これらの治療でなかなか効果が出ない場合は、免疫調節薬や生物学的製剤などの免疫を制御する薬が使われることがあります。また、血球成分除去療法も治療選択肢のひとつです。
重症の方でも病態が重篤で、合併症もある場合は、ステロイドの飲み薬や静脈注射のほか、免疫を制御する薬による治療によって治療します。
クローン病治療に使われる主な薬
薬で炎症を抑えたら、食事で腸内環境を良好に保ちます
薬物治療によって症状が寛解したら、腸内環境を整えて腸の粘膜を丈夫にする食事をすることで、安定した状態が長く続くことが期待できます。大切なのは、普通の食事をとっても“ぶれない腸”をつくること。おなかが空いたときにしっかりごはんを食べられるように、そしてご家族や友人との食事で同じものを食べられるように、ぶれない腸をつくりましょう。
入院中は、管理栄養士によって食事の管理ができますが、退院後は自分で行わなければなりません。あらかじめ、どのような食事をとったらいいかについて、管理栄養士と相談しましょう。家庭での食事のほか、外食、市販の総菜、コンビニ弁当などを選ぶときの注意点について確認しておくことが大切です。
社会人や学生の方は心身に負担をかけない環境を整えて
社会人や学生の皆さんは、職場や学校で安心して仕事や勉強ができるように準備することをおすすめします。そのためにも上司や同僚、学校の先生や友だちに病気のことを理解してもらい、協力してもらうことが大切です。
トイレが近いときもあると思いますので、すぐに駆け込めるように席をトイレの近くにしてもらい、会議や授業、イベントなどの途中でトイレに行くかもしれないことをまわりの人に伝えておきましょう。
運動を始めても問題ありません。ただし、長期入院すると筋力が落ちるため、急に激しい運動をすると痛みや疲れが出やすくなります。最初は運動量を少なめにしておき、徐々に増やすといいでしょう。具合が悪いときは、無理せずに休むようにしてください。
具合が悪くなったらすぐ病院へ
症状が悪化した場合、薬や食事の調整が必要になります。少し具合が悪い程度であれば、薬や食事の調整ですぐに良くなることがほとんどですが、悪い状態が続くと、それだけ回復に時間がかかってしまいます。具合が悪くなったときは、次の予約まで待たずにすぐに受診しましょう。

仲瀬 裕志先生
札幌医科大学附属病院 消化器内科 教授。炎症性腸疾患の病態研究における第一人者の一人。神戸大学医学部医学科卒業、京都大学大学院医学研究科内科系専攻博士課程修了および学位取得。米国ノースカロライナ大学消化器病センター博士研究員、京都大学消化器内科学産学官連携講師、同大医学部附属病院 内視鏡部 部長などを経て、2016年より現職。
「読む、えいよう」は食事と栄養に関する情報がたくさん
過去記事はこちら
あわせて読みたい
炎症性腸疾患(IBD)という病気を知っていますか?
厚生中央病院の管理栄養士に聞く「食事指導って何ですか?」