低栄養だけど肥満「サルコペニア肥満」の新たな診断基準とは
公開日: 2022年12月23日
サルコペニアとは、ギリシャ語で「筋肉」を意味する「sarx」と「喪失」を意味する「penia」を組み合わせた造語です(※1)。サルコペニアは、年齢に関わる骨格筋量減少と、筋力低下、それに伴う身体機能の低下 を示します(※2)。
一方、サルコペニア肥満とは、加齢に伴い筋肉の質や量が落ち、肥満の状態というだけではなく、体脂肪が増加している状態をいいます。サルコペニアと肥満が合併するサルコペニア肥満は、普通の体格の方にもみられることが少なくないため、低栄養でありながら肥満であるという状態を本人が自覚しないまま進行することで知られています。一般には隠れ肥満ともいわれ、対処を施さないままでいると、代謝異常や機能障害がより強く、心血管リスクも高まるのが特徴です(※3)。
たんぱく質をはじめ、多種多様な食品とバランスのよい栄養をとることを心がけながらも、脂肪は落とさなければならない。この一見すると難しく感じる課題を、わたしたちはどう自覚し、何から取り組めばよいのでしょうか。前回取り上げた10食品摂取の多様性スコアの記事に続き、東京都健康長寿医療センターの副院長で、老年医学の専門医である荒木厚医師にお話を伺いました。
前回記事;すぐできる栄養管理術!10食品摂取の多様性スコアとは
2022年に診断基準が決まったばかりのサルコペニア肥満
サルコペニア肥満の定義は、世界の研究グループが各々定義を発表し、これまでひとつに定まっていなかったのですが(※2)、今年2月に欧州臨床栄養・代謝学会(ESPEN)と欧州肥満学会(EASO)によって診断基準がようやく発表されました(※4)。しかしながら、残念なことに日本ではあまり話題になっていません。
これまでは世界の医師が何を基準にどうやってサルコペニア肥満と診断してよいのかわからないまま、研究グループの定義や医師の診断も統一性のない状態が続いていました。しかしながら、欧州による診断基準が発表されたことで、今後は体組成計で脂肪のパーセンテージを測定し、サルコペニアの基準に当てはめれば、サルコペニア肥満と診断するという基準が公に定まったのです。サルコペニア肥満の治療において大きな一歩だと感じています。
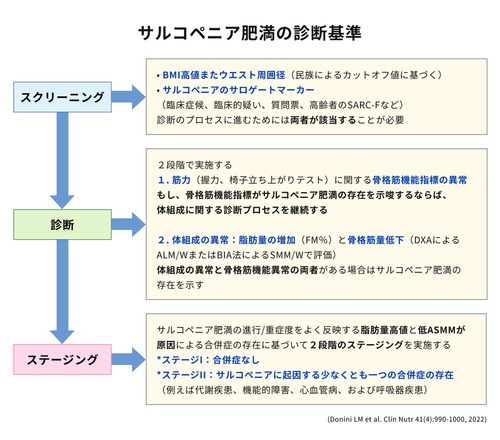
欧州臨床栄養・代謝学会(ESPEN)と欧州肥満学会(EASO)の診断基準によるサルコペニア肥満を過剰な脂肪量と低い骨格筋量/機能の共存と定義しました。診断手順はまず、BMI高値またはウエスト周囲長、サルコペニアの臨床症状や質問票(SARC-F)でスクリーニングをします。次に、握力または椅子立ち上がりテストで骨格筋の機能を評価します。握力低下などがあれば体組成を評価し、過剰な脂肪量と骨格筋量低下があれば、サルコペニア肥満の診断が確定します(図1)。
サルコペニアの早期発見こそ要介護状態を防ぐ
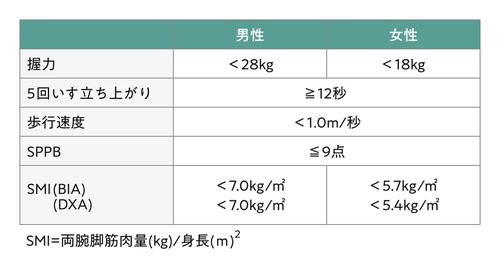
筋肉の質や量が落ち、脂肪が増える肥満は、中年期も高年期も、ADL(Active Daily Living;日常生活動作)低下のリスクを伴います。肥満である人のほうが要介護になりやすいのです。要介護になる大きな要因のひとつに歩けなくなることが挙げられますが、その兆候を早期発見して治療をスタートするには、サルコペニアのスクリーニング が役立ちます(図2)。
サルコペニアのスクリーニングは筋肉量を測る必要はありません。握力が男性だったら28kg未満、女性だったら18kg未満、椅子から5回連続立ち上がるまでの時間が12秒以上、歩行速度が1秒1m未満、これが目安です。以前よりも物を持つ時に力が入りにくくなったとか、椅子から立ち上がるまでの動作が遅くなったとか、歩くのが遅くなったとか、そうした日常生活における活動の変化からサルコペニアを発見します。
サルコペニアを早期発見するには、この中でも座位から立ち上がる時の動作が早いかどうかを見るのが重要だとわたしは思っています。なぜなら大腿四頭筋や大臀筋などの起立に関係する大きな筋肉の働きを確認することができるからです。わたしたちの研究所には、立ち上がりのスピードとパワーを測定する機械があるのですが、このスピードとパワーが落ちている方ほど将来フレイルになる確率が高いという研究結果が得られました。
たんぱく質摂取と運動療法は両輪でこそ成果が生まれる
サルコペニアを早期発見した段階でトレーニングを開始すれば、日常の生活に差し支えない程度に骨格筋量や筋力を回復し、また肥満を伴うサルコペニア肥満の場合は、脂肪を落としやすくなります。おすすめは椅子スクワットやランジなどの負荷をかけて筋肉運動を行うレジスタンス運動です。
わたしの患者さんはフレイルの方が多いので、介護保険を申請してもらい、週1回はデイケアでの運動を実践してもらっています。とはいえ、週2回くらい運動しないと筋肉はなかなかつきにくいので、残りの1日は地域の運動教室のようなところに参加することをすすめています。
また、運動だけではなく、しっかりと必要な量の食事をとり、中でも十分なたんぱく質をとることを心がけましょう。エネルギーやたんぱく質が不足したままトレーニングをしても疲れるだけで低栄養を悪化させてしまいます。逆にたんぱく質だけでなく、全体のカロリーの摂取が過剰になって、運動が足りていないと脂肪を増やすことにつながります。
食事療法と運動療法はどちらか一方ではなく、どちらも実践してこそ成果が期待できます。まずは自身で12秒未満で椅子からの立ち上がりを5回できるかを確認して、心配な方は迷わず医師の診断を受けましょう。
※1 厚生労働科学研究補助金(長寿科学総合研究事業)高齢者における加齢性筋肉減弱現象 (サルコペニア)に関する予防対策確立のための包括的研究 研究班:日本老年医学会雑誌. 2012;49(6):788-805.
※2 一般社団法人日本サルコペニア・フレイル学会 国立研究開発法人国立長寿医療研究センター 「サルコペニア診療ガイドライン2017年版 一部改訂」(ライフサイエンス出版)
※3 小原克彦:日本老年医学会雑誌. 2014;51(2):99-108.
※4 Donini LM, Busetto L, Bischoff SC, Cederholm T, Ballesteros-Pomar MD, Batsis
JA, Bauer JM, Boirie Y, Cruz-Jentoft AJ, Dicker D, Frara S, Frühbeck G, Genton
L, Gepner Y, Giustina A, Gonzalez MC, Han HS, Heymsfield SB, Higashiguchi T,
Laviano A, Lenzi A, Nyulasi I, Parrinello E, Poggiogalle E, Prado CM, Salvador
J, Rolland Y, Santini F, Serlie MJ, Shi H, Sieber CC, Siervo M, Vettor R,
Villareal DT, Volkert D, Yu J, Zamboni M, Barazzoni R. Definition and diagnostic
criteria for sarcopenic obesity: ESPEN and EASO consensus statement. Clin Nutr.
2022 Apr;41(4):990-1000. doi: 10.1016/j.clnu.2021.11.014. Epub 2022 Feb 22.
※5 山田実:日本老年医学会雑誌. 2021;58(2);175-182.

荒木 厚 先生
1983年京都大学、1995年4月 ロンドン大学ユニバーシティカレッジ、 1996年3月 ケースウエスタンリザーブ大学卒業。2006年からは東京都老人医療センターにて内分泌科部長、糖尿病・代謝・内分泌内科部長(名称変更)、内科総括部長を歴任。2019年より同センター副院長、2021年よりフレイル予防センター長を兼務。糖尿病、老年医学、病態栄養、特に高齢者の糖尿病治療を専門とする。現在、糖尿病・代謝・内分泌内科/フレイル外来にて診療。日本老年医学会学会専門医・指導医・理事。日本老年学会理事。
「読む、えいよう」は食事と栄養に関する情報がたくさん
過去記事はこちら
あわせて読みたい
すぐできる栄養管理術!10食品摂取の多様性スコアとは
【クリスマス】ごちそう料理をヘルシーに